Diagnostische Kriterien des Guillain-Barré-Syndroms
- Obligate Kriterien
- progrediente Muskelschwächemehr als einer Extremität mit maximaler Ausprägung innerhalb von vier Wochen
- abgeschwächte oder fehlende Muskeleigenreflexe
- Ausschluss anderer Ursachen (siehe Tabelle 2)
- Unterstützende Kriterien
- Klinische Befunde
- relativ symmetrische Ausprägung der Paresen
- gering ausgeprägte sensible Symptome
- Hirnnervenbeteiligung (besonders beidseitige Fazialisparese)
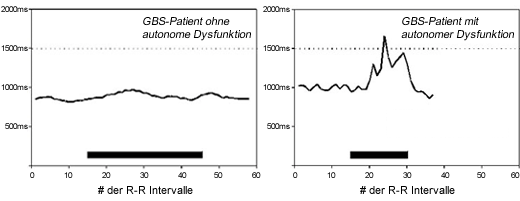
- autonome Funktionsstörungen (Tachy-/Bradykardie, Asystolie, Hypo-/Hypertonie)
- Fehlen von Fieber zu Beginn der neuropathischen Symptome
- Liquorbefunde
- erhöhtes Liquoreiweiß in der zweiten Krankheitswoche
- Zellzahl < 10/ l (selten < 50/ l)
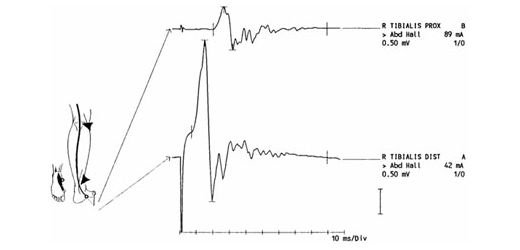
- Elektrophysiologische Befunde (für AIDP)
- verzögerte Nervenleitgeschwindigkeit bzw. Leitungsblock
- verzögerte distal-motorische Latenz
- verzögerte F-Wellen-Latenz
- Befunde, die an der Diagnose zweifeln lassen
- Blasen- und Mastdarmstörung bereits zu Krankheits
- beginnsensibles Querschnittsniveau
- fortbestehende Asymmetrie der Muskelschwäche
- Klinische Befunde
Differentialdiagnose des Guillain-Barré-Syndroms
- Neuroborreliose
- Akut beginnende chronische Polyneuritis (CIDP)
- Akute Pandysautonomie
- Andere Polyneuropathien (vaskulitisch, paraneoplastisch, Porphyrie, "critical-illness")
- Biologische Toxine (Botulismus, Diphterie)
- Intoxikationen mit Schwermetallen, Hexacarbone, Organophosphate
- Akute Motoneuron-Erkrankungen (Poliomyelitis, Rabies)
- Hirnstamminfarkt mit Locked-in-Syndrom
- Enzephalomyelitis mit Hirnstammbeteiligung
- Rückenmarkskompression
- Querschnittsmyelitis
- Akute nekrotische Myelopathie
- Hypo-/Hyperkaliämie